白塞氏病(BD)是一种自身免疫性血管炎综合征,动脉受累可导致动脉瘤。白塞氏病合并假性动脉瘤生长快、易发生破裂,死亡风险极高。2024年5月25日,在某会上,北京协和医院郑月宏教授分享了血管型白塞氏病患者假性动脉瘤治疗的协和经验。

BD诊断
BD因其显著的地理分布特征又称“丝绸之路”病,是一种复杂疑难罕见病,常累及全身多系统的慢性系统性血管炎,以口腔和生殖器溃疡、眼炎等为常见临床特征。2014白塞氏病国际标准评分系统,将得分≥4则提示诊断白塞氏病,评分项目包含眼部病变为2分,生殖器官溃疡为2分,口腔溃疡为2分,皮肤损害为1分,血管病变为1分,神经系统表现为1分。
血管型BD是以血管相关并发症为主要临床表现一种特殊类型,约有1/3的BD患者可出现全身各类血管受累,相较其他BD临床表型病情进展更为迅速,预后更差,尤其是累及大血管及重要分支血管者,其严重并发症的发生率及死亡率均显著上升,其中以假性动脉瘤形成最为危重。BD合并假性动脉瘤死亡率高达26%,外科术中出血和破裂风险也极高。
BD合并假性动脉瘤的治疗策略
BD合并假性动脉瘤的治疗原则是早期、积极管理。治疗策略包括药物治疗和手术治疗。可用药物有大剂量糖皮质激素、环磷酰胺、THF-α抑制剂。手术治疗术式有外科开放手术、杂交手术和腔内修复手术。其中开放手术术后死亡率较高,微创介入术后支架锚定区相关并发症发生率较高。BD合并假性动脉瘤的外科治疗仍属全球性难题。血管型BD患者的受累血管质脆,术中破裂出血风险更高,对于术者的操作水平具有极高的要求。
近20年来,北京协和医院血管外科团队联合风湿科、麻醉可等多学科的MDT团队累计诊治了96例血管型BD患者的151处动脉瘤病变,为血管型BD患者的诊疗积累了宝贵经验。在2002~2021年间,共有11例血管型BD假性动脉瘤患者接受外科开放手术,术后1例发生移植物闭塞;26例患者(包含27例假性动脉瘤,其中17例位于腹主动脉)接受了腔内修复手术,并开展了回顾性分析。
BD合并假性动脉瘤腔内治疗:PUMCH数据[1]围手术期用药:2018 EULAR建议干预前进行药物治疗。PUMCH在围术期监测疾病活动,ESR<16.0 mm/h,CPR水平<5.0 mg/L。在术前,使用足量的GCs和免疫抑制剂,使血管硬化,避免BD活跃期,为腔内治疗提供机会。术后持续给药,逐渐减量。
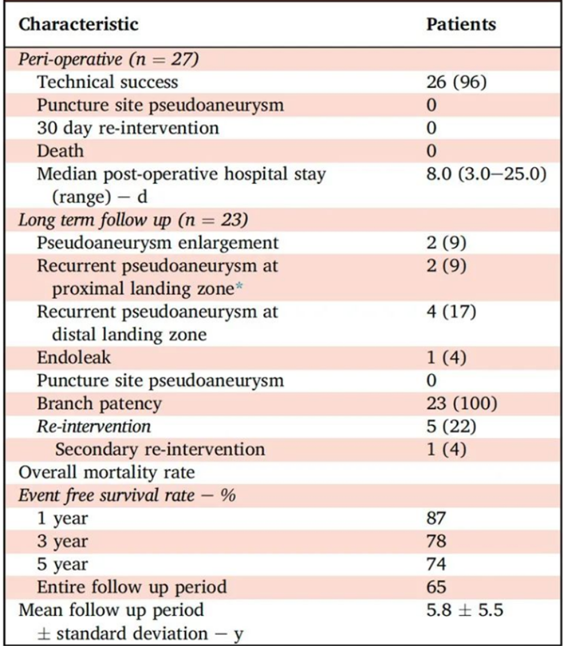
围术期结果:技术成功率为96%,术后中位住院天数为8,无穿刺点假性动脉瘤、无30天再干预、无死亡。
远期随访结果:平均随访5.8±5.5年。在此期间,患者分支通畅率100%,2例瘤体发生扩张,6例复发性假性动脉瘤,5例再干预,1例内漏,无穿刺点假性动脉瘤。与国际上的其他研究相比,PUMCH数据的复发性假性动脉瘤和穿刺点假性动脉瘤发生率明显更低。
生存率结果:术后1年、3年和5年生存率分别为98.2%、96.2%和96.2%,位居国际领先水平。术后1年、3年和5年无事件生存率分别为87%、78%和74%。
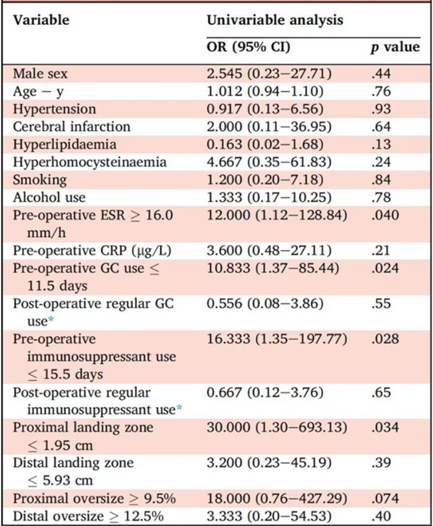
风险因素分析:风险因素分析提示,术前ESR≥16.0 mm/h、术前GC使用≤11.5 d、术前免疫抑制剂使用≤15.5 d、近端锚定区≤1.95 cm及近端oversize≥9.5%与BD假性动脉瘤患者腔内修复治疗预后不良相关。
总 结
本研究证实血管型BD患者行腔内修复治疗是可行的。通过积极控制术前BD疾病炎症,规律、足量使用免疫抑制药物、选择合适的支架和锚定区,可改善血管型BD患者腔内干预的疗效和中远期预后。


