
主动脉合并肺动脉夹层发病率低,文献报道极少,病情较复杂,缺乏规范的治疗方式。2021年12月2~4日,在第11届中原血管论坛(CPEC 2021)暨CPEC国际专家论坛(WE@CPEC),中国医学科学院阜外医院罗明尧教授就主动脉夹层合并肺动脉夹层的诊疗作了精彩的演讲。
主动脉合并肺动脉夹层的特点
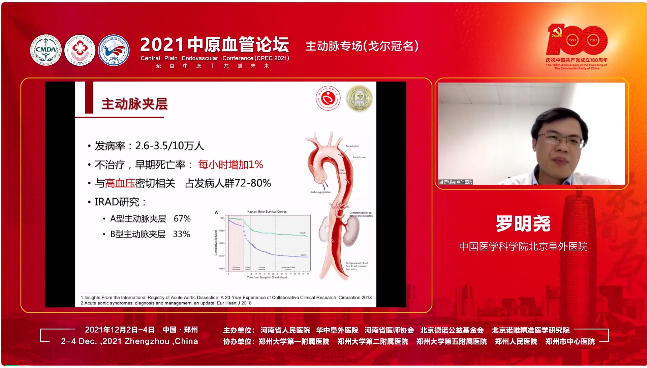
主动脉夹层的发病率约为2.6~3.5/10万人,与高血压密切相关,占发病人群的72%~80%。按照破口累及位置可分为Stanford A型和Stanford B型。根据IRAD研究的统计,A型主动脉夹层占比为67%,B型主动脉夹层为33%。若不及时治疗,早期死亡率每1小时增加1%。
1842年,Helmbrecht首次报道了肺动脉夹层。肺动脉夹层较为罕见,主要累及肺动脉干,少数累及肺动脉分支或肺动脉瓣,发病隐匿,症状不典型。肺动脉夹层患者死亡率极高。据统计,在2000年前,死亡率高达89.1%;2000年后,则降至40.7%。其病因有肺动脉高压(肺动脉瘤)、先天心血管畸形、结缔组织疾病、医源性损伤等。目前,肺动脉夹层的治疗方式以内科治疗为主,手术治疗尚无共识。相较于主动脉夹层常存在1个或多个再发破口,肺动脉夹层很少形成再破口。
主动脉合并肺动脉夹层发病率低,文献报道极少,病情较复杂,缺乏规范的治疗方式。另外,由于主动脉病情紧急,常常会遗漏肺动脉诊断。经过文献检索,罗明尧教授总结了主动脉合并肺动脉夹层的病理机制,如:
1)主动脉夹层累及PDA,进一步撕裂导致肺动脉夹层;
2)外膜损伤或形成主-肺动脉瘘,致使A型夹层迁延至肺动脉;
3)A型主动脉夹层/血肿压迫肺动脉引发肺动脉夹层/血肿/血栓;
4)机械扰动因素:动脉韧带拉伤肺动脉;
5)肺动脉剥离和假性动脉瘤诱发主动脉夹层。
目前,罗明尧教授共检索到了2005~2018年期间报道的13例主动脉合并肺动脉夹层的病例,其中仍存活患者9例;大部分的主动脉夹层为A型,男性患者为7例(表1)。

表1. 主动脉合并肺动脉夹层病例
病例分享
病例1(男性,44岁)
第一次治疗
主诉:剧烈胸背痛2天。
CTA:B型主动脉夹层,破口位于弓降部。

手术策略:TEVAR。
术后CTA:Ⅰb型内漏。
第二次治疗
术后4个月复查:内漏增多,肺动脉夹层。

手术策略:PDA封堵术。
手术过程:经右股动脉-腹主动脉真腔-假腔-降主动脉安继强-PDA建立轨道;随后导入AGA封堵器。术后造影显示内漏消失。
术后2年复查:无内漏,主动脉-肺动脉夹层均消失。

病例2(女性,48岁)
主诉:突发胸闷10天。
主动脉CTA:B型主动脉夹层,假腔及血肿压迫肺动脉。

术前血气氧分压:骤降至54.9 mmHg。
复查MDCTPA:肺动脉夹层,夹层累及MPA、LPA、RPA,左侧肺动脉假腔血栓化致血流受限。

手术策略:急诊TEVAR。肺动脉夹层予以保守治疗。
术后20个月复查:主动脉夹层假腔消失,肺动脉夹层消失。

病例3(男性,38岁)
主诉:气促、咳嗽、端坐呼吸2周。
CTA:急性A型主动脉夹层,肺动脉夹层,主-肺动脉瘘。

手术策略:行升弓鼻+肺动脉内膜切除+主肺动脉瘘修补术。
术后CT:头部及降主动脉供血良好。
总 结
主动脉合并肺动脉夹层疾病发病率低,病情复杂隐匿,易造成误诊、漏诊,可能延误诊疗时机。对于合并PDA的主动脉夹层患者,应警惕肺动脉夹层。联合多种影像学检查手段可提高病变检出的特异性和敏感性。主动脉合并肺动脉夹层的治疗仍缺乏循证学依据,应个体化处理,并重视密切规律随访。


